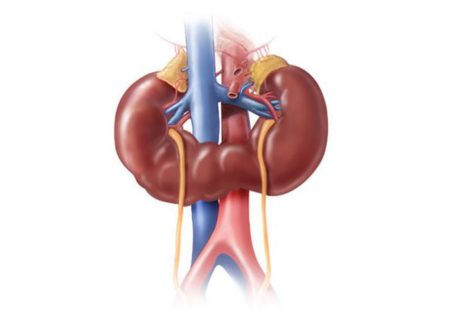
Подковообразная почка – это врожденный дефект развития, разновидность симметричного сращения органов. Свойственна патология в основном мальчикам, статистика говорит о том, что у детей мужского пола подковообразная почка встречается в 2,5 раза чаще, чем у новорожденных девочек. Патология не такая уж и редкая, встречается у 1 ребенка из 500. Поэтому есть смысл рассмотреть проблему детально.
Содержание
О формировании почек
Эмбриональное развитие почек имеет несколько стадий:
- Пронефрос или предпочка, формируется на 3 неделе беременности. Становится понятным огромная вероятность вредных воздействий на формирование мочевыделительные органы плода, ведь в таком сроке женщина может еще не знать о беременности.
- Мезонефрос, первичная почка. Ее формирование начинается на 4 недели беременности, а к 12 – 13 неделе первичная почка плода уже имеет свою сосудистую сеть. Подобно пронефросу, мезонефрос формируется парно, т. е. закладывается будущая топографика органов. В отличие от предпочки, мезонефрос уже функционирует. Его деятельность длится до 15 недели беременности.
- Метонефрос, вторичная, окончательная почка. Ее деятельность приходит на смену мезонефросу, начиная с 16 недели.
Фиксация положения парных органов заканчивается уже после рождения ребенка. А вот их миграция к постоянному «месту проживания» происходит одновременно с формированием постоянной почки. Именно в этом периоде возникает вероятность сращения почек.
Устанавливаем причины патологии
Почему у конкретного ребенка сформировалась подковообразная почка, ответить трудно. Причины дефекта точно не выяснены до сих пор. Однако взаимосвязь между перенесенными инфекциями, вредными привычками будущей мамы, неблагоприятными химическими воздействиями и рождением детей с врожденными пороками доказана. В период ожидания малыша женщина должна стремиться максимально устранить причины, которые приводят к врожденным патологиям ребенка.
Форма подковы
Если почки срослись верхними или нижними полюсами, общая форма органа будет напоминать подкову или латинскую букву U. Отсюда и родилось название патологии. Причем каждый из сросшихся органов имеет свою сосудистую систему, мочеточники у них тоже отдельные.
Нередко подковообразная почка хорошо функционирует, в этом случае требуется только динамическое наблюдение и обследование ребенка.
Однако встречаются ситуации, когда в одной или двух частях почек, соединенных перешейком в подкову, развивается аномальное кровообращение или возникают воспалительные процессы.
Топографика
Почка, похожая на подкову, обычно располагается аномально. Ее перешеек топографически локализуется на уровне нижних поясничных позвонков, в непосредственной близи от полой вены и нервных стволов. При нагрузке, резком движении орган оказывает давление на сосуды и нервы, вызывая у человека болезненные ощущения. Явления дистопии – типичные осложнения подковообразного строения органа.
Диагностические принципы
Для обследования аномального строения и расположения органа диагностика проводится следующими методами:
- Перкуссия.
- Пальпация.
- УЗИ.
- Рентген с контрастным окрашиванием.
- Компьютерная томография.
- Сцинтиграфия.
- Урография.
Врач собирает подробный анамнез, назначает клинические анализы и только после ставит диагноз. Лечение назначается в случаях, когда подковообразный орган функционирует неправильно. Тактика подбирается индивидуально.
Характерные признаки

При дистопии подковообразной почки пациенты нередко испытывают болевые симптомы. Локализация боли может быть различной, но наиболее типична боль в животе при наклонах, разгибаниях тела, а также после тяжелой физической работы. Если перешеек органа сдавливает брыжеечные корни, возникают симптомы болезней кишечника – нарушения перистальтики, запоры и проч.
Патология опасна для беременных – нередко давление перешейка на внутренние органы провоцирует преждевременные роды.
У небеременных женщин может нарушаться менструальный цикл.
Симптомы постоянных болей делают пациентов с данным дефектом нервными, истеричными, постоянно раздраженными.
Если присутствует внутри почечная гипертензия вен, у пациентов в моче могут периодически возникать примеси крови в моче. Если перешеек органа оказывает давление на мочеточник, моча застаивается в лоханках. Последствия такого застоя со временем трансформируются в недуги:
- мочекаменную болезнь;
- пиелонефрит;
- гидронефроз;
- артериальную гипертензию.
Злокачественные новообразования тоже располагаются в перешейке видоизмененного органа.
Лечебная тактика
Лечение патологии подбирается строго индивидуально. При отсутствии функциональных нарушений, какое-либо медикаментозное лечение не предусмотрено. Пациенту рекомендуют соблюдать принципы здорового образа жизни, не переохлаждаться и не перенапрягаться. Обследование нужно проходит 2 раза в год даже при отсутствии болезненной симптоматики.
Консервативное лечение может назначаться с целью устранения воспалительного процесса, болей, артериальной гипертензии, если они присутствуют.
Хирургическое лечение требует подробного обследования и наличия патологических изменений. В каждом отдельном случае выбирают свою тактику операции. Применяются как классические хирургические вмешательства по рассечению перешейка, так и малоинвазивные дистанционные методики.
Если выявлена мочекаменная болезнь, применяются следующие виды оперативных вмешательств:
- Дистанционная литотрипсия.
- Перкутанная нефролитотрипсия.
- Пиелолитотомия.
- Нефролитотомия.
Операция геминефрэктомии выполняется при полной утрате функций в половине органа. Больная часть удаляется частично или полностью.
Мы хотим насторожить вас в отношении раннего выявления почечных патологий. На любом приеме у врача вы наверняка получаете направление на анализы, в числе которых анализ мочи. Не стоит раздражаться и нервничать, мол, я кашляю, при чем тут моча? Может оказаться, что очень даже, причем. Конечно, после банальной простуды у взрослого человека почки срастутся вряд ли, а вот у эмбриона, если простужена мама, вполне. Патологические сращения нередко выявляются попутно, к примеру, при рентген-обследовании нижних отделов позвоночника или при УЗИ – обследовании брюшной полости.
Будьте внимательны и осторожны при выборе лечения малышей. Согласитесь, нередко больной животик любящая бабушка советует полечить старыми известными методами – согреть пеленку и приложить на животик младенцу, сделать микроклизму и прочее. Такие методы уместны только после врачебного осмотра, не забывайте! Берегите себя и здоровье своих детей.